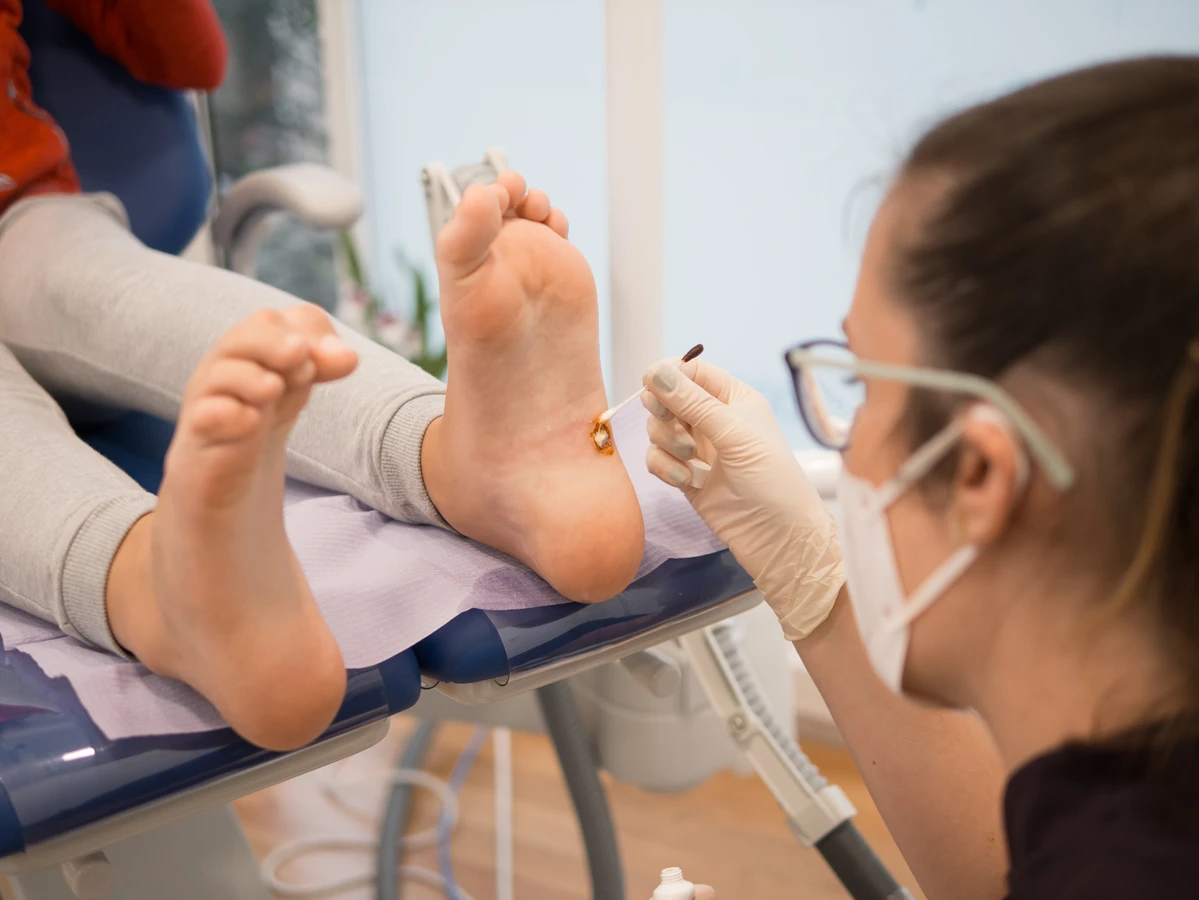
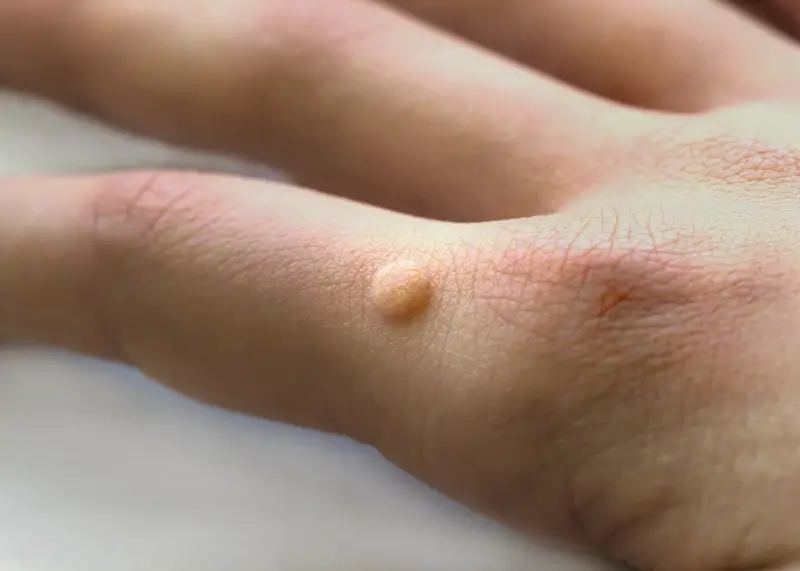
Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirusy. Ich pojawienie się może być frustrujące i nieestetyczne, a zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za rozwój kurzajek, jest niezwykle powszechny i łatwo się rozprzestrzenia. Wirus ten atakuje komórki naskórka, prowadząc do ich nadmiernego namnażania się, co manifestuje się jako charakterystyczne narośla na skórze.
Infekcja wirusem HPV może nastąpić poprzez bezpośredni kontakt ze skórą osoby zarażonej lub przez pośredni kontakt z zakażonymi powierzchniami. Wirus preferuje wilgotne i ciepłe środowisko, dlatego miejsca takie jak baseny, sauny, szatnie czy siłownie stanowią idealne wylęgarnie dla patogenów. Nawet niewielkie uszkodzenia skóry, takie jak zadrapania, skaleczenia czy otarcia, mogą ułatwić wirusowi wniknięcie do organizmu. Osoby z osłabionym układem odpornościowym są bardziej podatne na infekcje wirusem HPV i rozwój kurzajek. Ważne jest, aby pamiętać, że kurzajki nie są jedynie problemem estetycznym, ale mogą być również źródłem dyskomfortu, bólu, a w niektórych przypadkach nawet prowadzić do poważniejszych komplikacji.
Zrozumienie cyklu życia wirusa oraz jego dróg transmisji pozwala na podjęcie odpowiednich środków ostrożności. Higiena osobista, unikanie dzielenia się przedmiotami osobistymi oraz dbanie o kondycję układu odpornościowego to podstawowe filary profilaktyki. W dalszej części artykułu przyjrzymy się bliżej mechanizmom powstawania kurzajek, różnym rodzajom tych zmian oraz dostępnym metodom leczenia i zapobiegania.
Główne przyczyny powstawania kurzajek u ludzi
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, potocznie zwanym HPV. Wirus ten istnieje w wielu różnych odmianach, a niektóre z nich są odpowiedzialne za powstawanie brodawek na skórze. HPV przenosi się głównie poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną lub przez kontakt z powierzchniami, na których wirus przetrwał. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie zidentyfikować źródło infekcji.
Wirus HPV najłatwiej przenosi się w miejscach o podwyższonej wilgotności i temperaturze, gdzie skóra jest bardziej narażona na uszkodzenia. Do takich miejsc zaliczamy przede wszystkim ogólnodostępne obiekty użyteczności publicznej, takie jak baseny, aquaparki, sauny, łaźnie publiczne, siłownie czy sale gimnastyczne. Wirus może przetrwać na mokrych powierzchniach, takich jak podłogi, maty, ręczniki czy sprzęt do ćwiczeń. Dotknięcie zakażonej powierzchni, a następnie przetarcie skóry, zwłaszcza jeśli jest ona uszkodzona, otwiera drogę dla wirusa do wniknięcia do organizmu.
Dodatkowo, pewne czynniki zwiększają ryzyko infekcji HPV i rozwoju kurzajek. Należą do nich: obniżona odporność organizmu, spowodowana np. chorobami przewlekłymi, przyjmowaniem leków immunosupresyjnych, stresem czy niedoborami żywieniowymi; uszkodzenia skóry, takie jak drobne skaleczenia, otarcia, pęknięcia czy maceracja skóry (np. w wyniku długotrwałego kontaktu z wodą); nawyk obgryzania paznokci lub skórek wokół nich, co ułatwia przenoszenie wirusa z innych części ciała na palce; a także noszenie ciasnego, nieprzewiewnego obuwia, które sprzyja powstawaniu mikrourazów i wilgotnemu środowisku stóp.
Jak wirus HPV wywołuje powstawanie nieestetycznych kurzajek
Wirus brodawczaka ludzkiego (HPV) stanowi główną przyczynę powstawania kurzajek. Po wniknięciu do organizmu, wirus atakuje komórki naskórka, głównie keratynocyty. Okres inkubacji może być zróżnicowany, od kilku tygodni do kilku miesięcy, co oznacza, że widoczne zmiany nie pojawiają się od razu po kontakcie z wirusem. HPV wykorzystuje mechanizmy komórkowe gospodarza do namnażania się, co prowadzi do charakterystycznych zmian w cyklu życia komórek naskórka. Komórki te zaczynają dzielić się w sposób niekontrolowany, co objawia się jako nadmierne zgrubienie i rogowacenie naskórka, tworząc guzkowate wyrostki – czyli kurzajki.
Wirus HPV ma zdolność do wywoływania miejscowych stanów zapalnych w skórze, co dodatkowo sprzyja jego rozprzestrzenianiu się. Po pewnym czasie, układ odpornościowy może zareagować na obecność wirusa, próbując wyeliminować infekcję. U wielu osób układ immunologiczny skutecznie radzi sobie z wirusem, co prowadzi do samoistnego zaniku kurzajek. Jednak u innych osób, zwłaszcza z osłabioną odpornością, wirus może przetrwać, a kurzajki utrzymywać się przez długi czas, a nawet nawracać.
Istnieje ponad sto typów wirusa HPV, a różne typy mają predyspozycje do atakowania różnych obszarów ciała i powodowania specyficznych rodzajów brodawek. Na przykład, niektóre typy HPV są odpowiedzialne za brodawki zwykłe (kurzajki) na dłoniach i stopach, podczas gdy inne mogą powodować brodawki płciowe. Zrozumienie, w jaki sposób wirus wpływa na komórki skóry, pozwala lepiej pojąć mechanizm powstawania tych zmian i potencjalne strategie ich leczenia.
Różne rodzaje kurzajek i miejsca ich powstawania
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w różnych częściach ciała. Poznanie tych różnic jest kluczowe dla właściwej diagnozy i doboru metody leczenia. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na dłoniach, palcach oraz łokciach. Mają one nieregularny kształt, szorstką powierzchnię i mogą być pojedyncze lub występować w skupiskach. Często otoczone są wałem zrogowaciałego naskórka, a w ich centrum można zauważyć drobne, czarne punkciki – są to zakrzepłe naczynia krwionośne.
Brodawki podeszwowe, nazywane także kurzajkami na stopach, rozwijają się na podeszwach stóp, często w miejscach narażonych na ucisk. Mogą być bardzo bolesne podczas chodzenia, przypominając w swoim wyglądzie małe kamyki wbite w skórę. Zazwyczaj są płaskie, zrogowaciałe i mają tendencję do wrastania w głąb skóry. Ich charakterystyczną cechą jest obecność linii papilarnych, które są przerwane przez zmianę.
Brodawki płaskie, jak sama nazwa wskazuje, mają gładką i płaską powierzchnię. Najczęściej pojawiają się na twarzy, szyi, rękach i kolanach, szczególnie u dzieci i młodzieży. Mogą być pojedyncze lub liczne, tworząc skupiska. Ich kolor jest zazwyczaj zbliżony do koloru skóry lub lekko brązowawy.
Warto również wspomnieć o brodawkach nitkowatych, które charakteryzują się wydłużonym, cienkim kształtem i często pojawiają się na twarzy, szyi i w okolicy ust. Są one zazwyczaj miękkie i mogą szybko rosnąć. Wszystkie te rodzaje kurzajek, mimo odmiennej morfologii i lokalizacji, mają wspólne podłoże – infekcję wirusem HPV. Różnice wynikają z predyspozycji poszczególnych typów wirusa do infekowania określonych obszarów skóry oraz indywidualnych reakcji organizmu.
Czynniki zwiększające ryzyko powstawania kurzajek
Choć wirus HPV jest głównym sprawcą kurzajek, nie każda ekspozycja na wirusa prowadzi do rozwoju zmian skórnych. Istnieje szereg czynników, które znacząco zwiększają podatność na infekcję i jej manifestację w postaci brodawek. Jednym z kluczowych czynników jest obniżona odporność organizmu. Układ immunologiczny odgrywa fundamentalną rolę w walce z wirusami, w tym z HPV. Gdy odporność jest osłabiona, organizm ma trudności z neutralizacją wirusa, co ułatwia mu namnażanie się i wywoływanie zmian skórnych. Przyczynami obniżonej odporności mogą być: choroby przewlekłe (np. cukrzyca, HIV), przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów), stres, niedobory żywieniowe, a także brak odpowiedniej ilości snu.
Uszkodzenia skóry stanowią kolejną istotną bramę dla wirusa. Nawet drobne skaleczenia, zadrapania, otarcia, pęknięcia naskórka czy maceracja skóry (nadmierne rozmiękanie spowodowane długotrwałym kontaktem z wilgocią) mogą ułatwić wirusowi wniknięcie do głębszych warstw skóry. Dlatego tak ważne jest dbanie o integralność bariery skórnej, zwłaszcza w miejscach narażonych na kontakt z potencjalnymi źródłami infekcji. Noszenie ciasnego, nieprzewiewnego obuwia, szczególnie latem, może prowadzić do nadmiernego pocenia się stóp i maceracji skóry, co sprzyja rozwojowi brodawek podeszwowych. Podobnie, częsty kontakt dłoni z wodą, na przykład u osób pracujących w zawodach wymagających długotrwałego moczenia rąk, może osłabić barierę ochronną skóry.
Nawyk obgryzania paznokci lub skórek wokół nich to częsty problem, szczególnie u dzieci i młodzieży, który znacząco zwiększa ryzyko zakażenia wirusem HPV. Obgryzanie pozwala na przeniesienie wirusa z innych części ciała, na których mogły się znajdować kurzajki, na skórę palców i okolic paznokci. Wreszcie, wiek również odgrywa pewną rolę – dzieci i młodzież są zazwyczaj bardziej podatne na infekcje HPV i rozwój brodawek, podczas gdy u osób starszych często obserwuje się większą odporność na wirusa.
Profilaktyka i zapobieganie powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV oraz wzmacnianiu naturalnej odporności organizmu. Kluczową rolę odgrywa higiena osobista. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety, pomaga usunąć potencjalne patogeny z powierzchni skóry. Ważne jest, aby unikać dotykania twarzy, nosa i ust brudnymi rękami, co może ułatwić wirusowi wniknięcie do organizmu.
Szczególną ostrożność należy zachować w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, siłownie czy szatnie. W takich miejscach zaleca się noszenie obuwia ochronnego, na przykład klapek, aby uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami. Po skorzystaniu z takich obiektów, warto dokładnie umyć i osuszyć stopy. Należy również unikać dzielenia się ręcznikami, obuwiem i innymi przedmiotami osobistego użytku, które mogą być źródłem zakażenia.
Dbanie o ogólną kondycję organizmu, a zwłaszcza o sprawność układu odpornościowego, jest niezwykle ważne w profilaktyce. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu – wszystko to przyczynia się do wzmocnienia naturalnych mechanizmów obronnych organizmu. W przypadku osób z tendencją do nadmiernego pocenia się stóp, ważne jest stosowanie odpowiednich preparatów antyperspiracyjnych i noszenie przewiewnego obuwia oraz skarpet wykonanych z naturalnych materiałów, które dobrze wchłaniają wilgoć.
Warto również pamiętać o ochronie skóry przed urazami. Drobne skaleczenia czy otarcia powinny być natychmiast dezynfekowane i odpowiednio opatrywane. Unikanie obgryzania paznokci i skórek wokół nich to kolejny ważny element profilaktyki, szczególnie u dzieci. W niektórych przypadkach, rozważane są szczepienia przeciwko HPV, które mogą chronić przed najbardziej onkogennymi typami wirusa, a także przed tymi odpowiedzialnymi za powstawanie brodawek płciowych. Choć szczepienia te są skierowane głównie przeciwko nowotworom, mogą one również zmniejszać ryzyko infekcji wirusem HPV prowadzącym do rozwoju innych typów brodawek.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek jest niegroźnych i może samoistnie ustąpić, istnieją pewne sytuacje, w których konsultacja lekarska jest wskazana, a nawet konieczna. Przede wszystkim, jeśli kurzajka jest umiejscowiona w miejscu szczególnie wrażliwym lub narażonym na urazy, takim jak okolice oczu, narządów płciowych, czy na stopach w miejscach obciążonych podczas chodzenia, warto zasięgnąć porady specjalisty. Brodawki w tych lokalizacjach mogą być bardziej bolesne, trudniejsze do leczenia i stwarzać większe ryzyko powikłań.
Jeśli pojawia się nietypowa zmiana skórna, która budzi wątpliwości co do jej charakteru – np. jest bardzo szybko rosnąca, zmienia kolor, krwawi, jest bolesna, lub ma nietypowy wygląd (np. asymetryczny kształt, nierówne brzegi), konieczna jest wizyta u lekarza dermatologa. Taka zmiana może być mylona z innymi, poważniejszymi schorzeniami skóry, w tym z nowotworami. Samodiagnoza i próby leczenia mogą w takich przypadkach opóźnić właściwą terapię.
Szczególną uwagę należy zwrócić na kurzajki u osób z osłabionym układem odpornościowym, na przykład u pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, czy pacjentów w trakcie chemioterapii. U tych osób infekcje wirusem HPV mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia, a także mogą wiązać się z większym ryzykiem rozwoju zmian złośliwych. W takich przypadkach lekarz może zalecić bardziej zaawansowane metody leczenia i ściśle monitorować stan pacjenta.
Gdy domowe metody leczenia okazują się nieskuteczne, a kurzajki mimo stosowania dostępnych bez recepty preparatów nie znikają, lub wręcz pojawiają się nowe zmiany, należy zgłosić się do lekarza. Długotrwałe utrzymywanie się kurzajek może świadczyć o silnej infekcji wirusowej lub o specyficznych czynnikach, które utrudniają eliminację wirusa. Lekarz będzie w stanie dobrać odpowiednią, często silniejszą metodę terapeutyczną, dostosowaną do indywidualnych potrzeb pacjenta. Warto pamiętać, że wczesna konsultacja lekarska może zapobiec rozprzestrzenianiu się infekcji na inne części ciała lub na inne osoby.