Kurzajki, znane medycznie jako brodawki zwyczajne, to powszechnie występujące zmiany skórne, które potrafią być nie tylko uciążliwe, ale także estetycznie nieakceptowalne. Ich pojawienie się na ciele, zwłaszcza w widocznych miejscach, może wywoływać dyskomfort i pytania dotyczące przyczyn ich powstawania. Zrozumienie mechanizmów stojących za rozwojem kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym sprawcą tych niechcianych narośli jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Istnieje ponad sto typów wirusa HPV, a wiele z nich jest odpowiedzialnych za powstawanie różnych rodzajów brodawek. W przypadku kurzajek zwyczajnych najczęściej mamy do czynienia z typami 1, 2, 4 i 7. Wirus ten atakuje komórki naskórka, powodując ich nadmierne mnożenie się i charakterystyczny, grudkowaty wygląd zmiany. Kontakt z wirusem jest zazwyczaj bezpośredni, poprzez dotyk zainfekowanej skóry, lub pośredni, poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie), ręczniki czy obuwie. Skóra uszkodzona, nawet minimalnie (niewidoczne skaleczenia, otarcia), jest bardziej podatna na infekcję.
Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie wskazać moment i miejsce, gdzie doszło do zakażenia. Warto podkreślić, że odporność organizmu odgrywa znaczącą rolę. Osoby z osłabionym układem immunologicznym, na przykład z powodu chorób przewlekłych, terapii immunosupresyjnej czy po prostu w wyniku stresu, są bardziej narażone na rozwój i rozprzestrzenianie się brodawek.
Co ciekawe, kurzajki mają tendencję do samoistnego zanikania w ciągu kilku miesięcy lub lat, co jest wynikiem reakcji obronnej organizmu. Jednakże, ze względu na ich wygląd, potencjalne rozprzestrzenianie się lub powodowanie bólu, wielu pacjentów decyduje się na podjęcie leczenia. Zrozumienie, że podstawową przyczyną jest infekcja wirusowa, pozwala na właściwe podejście terapeutyczne i unikanie nieskutecznych metod.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze
Rozwój kurzajek na skórze nie jest kwestią przypadku, a raczej wynikiem współdziałania kilku czynników, które ułatwiają wirusowi HPV wniknięcie do organizmu i namnożenie się. Kluczowe znaczenie ma tutaj stan bariery ochronnej skóry. Drobne uszkodzenia, takie jak skaleczenia, zadrapania, pęknięcia naskórka czy otarcia, stanowią otwartą „bramę” dla wirusa. Dlatego też osoby wykonujące prace fizyczne, narażone na mikrourazy skóry, lub cierpiące na schorzenia takie jak egzema czy łuszczyca, które osłabiają integralność skóry, są bardziej podatne na infekcję.
Wilgotne środowisko jest kolejnym istotnym czynnikiem sprzyjającym rozwojowi kurzajek. Wirus HPV doskonale czuje się w ciepłych i wilgotnych warunkach, co tłumaczy zwiększoną częstość występowania brodawek u osób korzystających z basenów, saun, publicznych pryszniców czy siłowni. W takich miejscach wirus może przetrwać na mokrych powierzchniach, a kontakt z nimi, często boso, ułatwia transmisję. Długotrwałe noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, również może prowadzić do nadmiernej potliwości stóp, tworząc idealne warunki do infekcji w tej okolicy.
Osłabienie układu odpornościowego to czynnik, który znacząco zwiększa ryzyko nie tylko zakażenia wirusem HPV, ale także szybszego rozwoju i rozprzestrzeniania się kurzajek. Osoby z obniżoną odpornością, na przykład z powodu chorób autoimmunologicznych, przyjmowania leków immunosupresyjnych po przeszczepach, terapii antynowotworowych, a także osoby starsze i małe dzieci, są bardziej podatne na tego typu infekcje. Nawet chroniczny stres, przemęczenie czy niedobory żywieniowe mogą mieć wpływ na spadek poziomu odporności i zwiększyć podatność na wirusa.
Istotną rolę odgrywa również kontakt z zakażonymi przedmiotami lub osobami. Wirus HPV jest wysoce zaraźliwy. Dzielenie się ręcznikami, golenie się tymi samymi maszynkami, czy po prostu bezpośredni kontakt fizyczny z osobą posiadającą aktywne brodawki, może prowadzić do przeniesienia wirusa. Co więcej, niektóre typy wirusa HPV mają tendencję do samoinokulacji, co oznacza, że osoba zainfekowana może nieświadomie przenosić wirusa z jednej części ciała na inną, powodując pojawienie się nowych kurzajek w innych lokalizacjach.
W jaki sposób wirus HPV odpowiada za powstawanie brodawek
Za rozwój kurzajek, czyli brodawek zwyczajnych, odpowiedzialny jest wirus brodawczaka ludzkiego, znany pod skrótem HPV. Ten wirus jest patogenem specyficznie atakującym komórki nabłonka, zarówno tego pokrywającego skórę, jak i błony śluzowe. Po wniknięciu do naskórka, wirus HPV zaczyna infekować komórki warstwy podstawnej, czyli najgłębiej położonej warstwy naskórka. Tam rozpoczyna swój cykl replikacyjny, wykorzystując mechanizmy komórkowe gospodarza do produkcji własnych cząsteczek.
Wirus HPV kieruje procesy metaboliczne zainfekowanych komórek w taki sposób, aby pobudzić je do nadmiernego podziału i wzrostu. Ta niekontrolowana proliferacja komórek naskórka prowadzi do powstania charakterystycznej, wyniosłej zmiany, którą obserwujemy jako kurzajkę. Komórki w obrębie brodawki stają się grubsze, a ich struktura ulega zaburzeniu, co nadaje jej szorstką, grudkowatą powierzchnię. Wirus HPV nie przenika do krwiobiegu, pozostając ograniczony do komórek naskórka, co stanowi pewnego rodzaju zabezpieczenie przed bezpośrednią reakcją układu odpornościowego.
Ciekawym aspektem działania wirusa HPV jest jego zdolność do unikania wykrycia przez układ odpornościowy przez dłuższy czas. Okres inkubacji, od momentu zakażenia do pojawienia się widocznej kurzajki, może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w ukryciu, a organizm może nie wytworzyć jeszcze wystarczającej odpowiedzi immunologicznej, aby skutecznie zwalczyć infekcję. Dopiero gdy brodawka staje się na tyle duża, by zostać zauważona przez układ odpornościowy, zaczyna się proces jej potencjalnego zwalczania.
Co więcej, wirus HPV jest wysoce zmienny, a jego różne typy mają predyspozycje do atakowania określonych obszarów ciała i wywoływania różnych rodzajów brodawek. Typy wirusa HPV odpowiedzialne za kurzajki zwyczajne (np. HPV-1, HPV-2, HPV-4) preferują skórę rąk i stóp, podczas gdy inne typy mogą być przyczyną brodawek płciowych czy zmian przednowotworowych. Ta specyficzność wirusa jest kluczowa dla zrozumienia, dlaczego kurzajki pojawiają się w konkretnych lokalizacjach i dlaczego niektóre osoby są bardziej podatne na określone typy infekcji.
Najczęstsze miejsca występowania kurzajek i ich charakterystyka
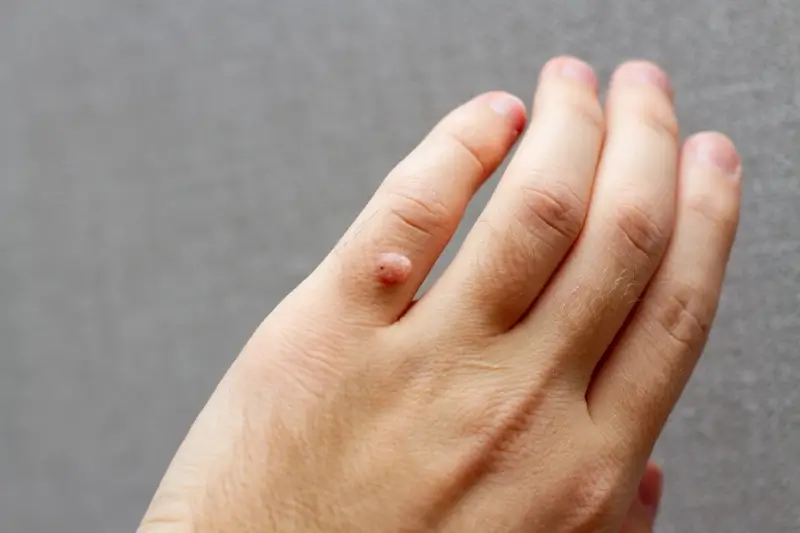
Kurzajki, choć mogą pojawić się praktycznie na każdej części ciała, wykazują pewne preferencje co do lokalizacji. Najczęściej spotykane są na dłoniach i palcach, gdzie tworzą charakterystyczne, szorstkie, twarde grudki, czasem przypominające kalafior. Na dłoniach mogą występować pojedynczo, ale równie często tworzą grupy lub linie, co świadczy o auto-zakażeniu – rozprzestrzenianiu się wirusa poprzez dotyk.
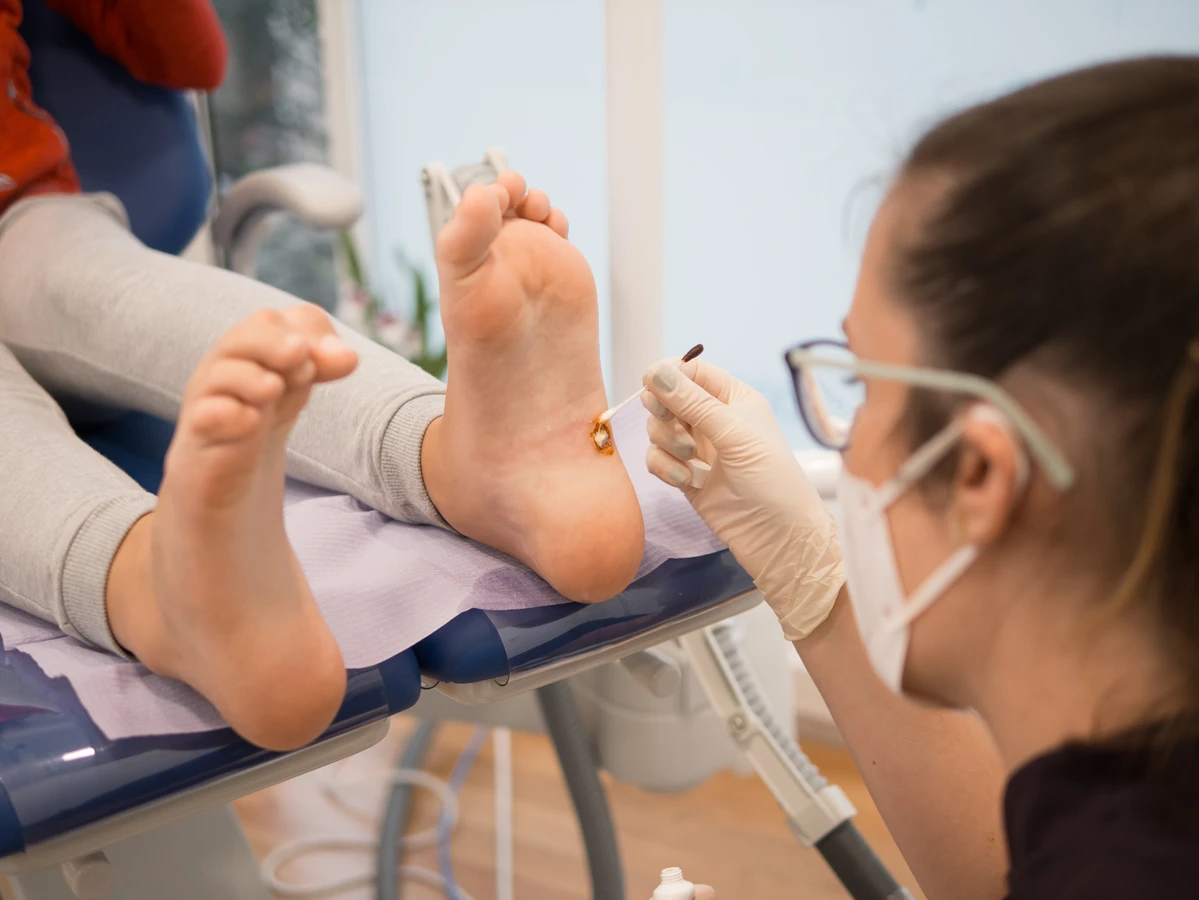
Szczególnie uciążliwe są kurzajki zlokalizowane na stopach, zwane kurzajkami podeszwowymi. Ze względu na nacisk wywierany podczas chodzenia, mogą one wrastać do wewnątrz skóry, powodując znaczny ból i dyskomfort przy każdym kroku. Często bywają mylone z odciskami, jednak ich cechą charakterystyczną jest obecność drobnych, czarnych punkcików wewnątrz zmiany – są to zatkane naczynia krwionośne, które są dowodem na wirusowe pochodzenie brodawki. Kurzajki podeszwowe mogą być trudniejsze w leczeniu ze względu na ciągłe narażenie na wilgoć i tarcie w obuwiu.
Inne częste lokalizacje to łokcie i kolana, czyli miejsca narażone na otarcia i kontakt z różnymi powierzchniami. Na twarzy kurzajki są rzadziej spotykane, ale mogą się pojawić, zwłaszcza w okolicy linii włosów lub na brodzie. Brodawki na twarzy mogą być bardziej widoczne i stanowić problem estetyczny, dlatego często pacjenci szukają szybkiego sposobu na ich usunięcie. Istnieją również kurzajki płaskie, które są zazwyczaj mniejsze, gładkie i mają kolor skóry lub lekko różowy; częściej pojawiają się na grzbietach dłoni i twarzy, a u dzieci również na kolanach.
Warto również wspomnieć o możliwości pojawienia się kurzajek w okolicach intymnych, za które odpowiadają inne typy wirusa HPV (tzw. kłykciny kończyste). Chociaż nie są to stricte kurzajki zwyczajne, mechanizm ich powstawania jest podobny. Niezależnie od lokalizacji, pojawienie się jakiejkolwiek podejrzanej zmiany skórnej powinno być skonsultowane z lekarzem, aby postawić właściwą diagnozę i wdrożyć odpowiednie leczenie.
Jakie dostępne są metody leczenia kurzajek i kiedy szukać pomocy
Istnieje wiele metod leczenia kurzajek, a wybór najodpowiedniejszej zależy od lokalizacji zmiany, jej wielkości, liczby, wieku pacjenta oraz jego indywidualnych predyspozycji. Domowe sposoby, choć kuszące, często okazują się nieskuteczne i mogą prowadzić do powikłań lub rozprzestrzenienia się infekcji. Dlatego też w większości przypadków zaleca się konsultację z lekarzem lub farmaceutą.
Do najczęściej stosowanych metod leczenia dostępnych bez recepty należą preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one poprzez keratolityczne złuszczanie naskórka, stopniowo usuwając warstwy brodawki. Stosuje się je w postaci płynów, żeli lub plastrów, a kuracja zazwyczaj trwa kilka tygodni. Należy pamiętać o precyzyjnym aplikowaniu preparatu tylko na kurzajkę, omijając zdrową skórę wokół, aby uniknąć podrażnień.
Krioterapię, czyli zamrażanie brodawki za pomocą ciekłego azotu, można wykonać zarówno w domu (dostępne są zestawy do samodzielnego zamrażania), jak i w gabinecie lekarza. Metoda ta polega na uszkodzeniu komórek wirusa poprzez ekstremalnie niską temperaturę. Zazwyczaj wymaga kilku powtórzeń w odstępach kilkutygodniowych. Po zabiegu może pojawić się pęcherz, który następnie odpada wraz z brodawką.
W przypadkach opornych na leczenie lub przy licznych brodawkach lekarz może zastosować inne metody. Należą do nich elektrokoagulacja (wypalanie kurzajki prądem), łyżeczkowanie chirurgiczne (wycięcie zmiany) lub laseroterapia. Te zabiegi są zwykle skuteczne, ale mogą pozostawiać blizny i wymagają odpowiedniego znieczulenia. W niektórych przypadkach lekarz może również przepisać leki o działanie immunomodulujące, które mają na celu pobudzenie układu odpornościowego do walki z wirusem HPV.
Kiedy należy szukać pomocy medycznej? Zdecydowanie wtedy, gdy kurzajka jest bolesna, krwawi, szybko się rozprzestrzenia, znajduje się w trudnym do samodzielnego leczenia miejscu (np. na twarzy, w okolicy paznokci), lub gdy domowe metody leczenia okazują się nieskuteczne przez dłuższy czas. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, cukrzycą lub zaburzeniami krążenia, u których infekcje skórne mogą mieć poważniejsze konsekwencje. Wczesna konsultacja lekarska może zapobiec powikłaniom i przyspieszyć proces zdrowienia.
Czy istnieją sposoby na zapobieganie powstawaniu nowych kurzajek
Chociaż całkowite uniknięcie kontaktu z wirusem HPV jest trudne, istnieją skuteczne sposoby, aby znacznie zredukować ryzyko zarażenia i zapobiec pojawieniu się nowych kurzajek. Podstawą profilaktyki jest dbanie o higienę osobistą oraz unikanie sytuacji sprzyjających transmisji wirusa. Regularne mycie rąk, szczególnie po kontakcie z powierzchniami publicznymi, jest kluczowe w zapobieganiu rozprzestrzenianiu się wirusów.
W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest wysokie, takich jak baseny, siłownie, sauny czy przebieralnie, zawsze należy nosić odpowiednie obuwie. Klapki lub sandały ochronią stopy przed bezpośrednim kontaktem z zakażonymi powierzchniami. Po skorzystaniu z takich miejsc zaleca się dokładne umycie i osuszenie stóp, aby zapobiec rozwojowi grzybicy i innych infekcji skórnych, które mogą osłabić barierę ochronną skóry.
Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy przybory do pielęgnacji ciała, jest kolejnym ważnym elementem profilaktyki. Wirus HPV może przetrwać na tych przedmiotach, a ich wspólne używanie stanowi bezpośrednie ryzyko przeniesienia infekcji. Szczególną ostrożność powinny zachować osoby mające tendencję do obgryzania paznokci lub skórek wokół nich, ponieważ mikrourazy w tych okolicach ułatwiają wniknięcie wirusa.
W przypadku posiadania aktywnych kurzajek, należy unikać ich drapania, skubania czy wyciskania. Takie działania nie tylko mogą prowadzić do rozprzestrzenienia się wirusa na inne części ciała (auto-zakażenie), ale także zwiększają ryzyko nadkażenia bakteryjnego. Wdrożenie odpowiedniego leczenia kurzajki, najlepiej pod okiem specjalisty, jest najskuteczniejszym sposobem na zapobieżenie jej dalszemu rozrostowi i transmisji.
Ważne jest również dbanie o ogólną kondycję organizmu i wzmacnianie układu odpornościowego. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu, to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym te wywołane przez HPV, zapobiegając tym samym powstawaniu nowych kurzajek.