„`html
Pytanie „Jak wygląda korzeń kurzajki?” może wydawać się nieco mylące, ponieważ termin „kurzajka” w języku potocznym odnosi się do brodawki wirusowej, wywoływanej przez wirus brodawczaka ludzkiego (HPV). Brodawki te, choć często nazywane kurzajkami, nie posiadają korzenia w biologicznym rozumieniu tego słowa, tak jak rośliny. Termin ten jest raczej metaforą opisującą sposób, w jaki brodawka „wnika” w skórę i jest trudna do usunięcia. W kontekście medycznym, gdy mówimy o brodawce, mamy na myśli zmianę skórną, która może przybierać różne formy. Zrozumienie tej różnicy jest kluczowe, aby prawidłowo odpowiedzieć na pytanie o wygląd, ale także o metody leczenia i zapobiegania.
W rzeczywistości, to co potocznie nazywamy „korzeniem” kurzajki, to jej część, która znajduje się w głębszych warstwach naskórka, a czasem nawet w skórze właściwej. To właśnie ta głęboka część jest odpowiedzialna za nawracanie brodawek po pozornym usunięciu ich części widocznej na powierzchni. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany wzrost i tworzenie charakterystycznych wyrostków. Widoczna część brodawki to jedynie manifestacja tej infekcji wirusowej. Poniżej przyjrzymy się bliżej, jak ta zmiana skórna wygląda i jakie są jej cechy charakterystyczne, aby rozwiać wszelkie wątpliwości dotyczące jej „korzenia”.
Celem tego artykułu jest kompleksowe wyjaśnienie, czym tak naprawdę jest kurzajka, jakie są jej widoczne cechy, a także dlaczego termin „korzeń” jest używany w kontekście tej powszechnej dolegliwości skórnej. Skupimy się na tym, co użytkownik widzi, a także na tym, co dzieje się pod powierzchnią skóry, aby w pełni zrozumieć naturę tej zmiany i sposoby radzenia sobie z nią. Zbadamy różne rodzaje brodawek, ich wygląd, a także czynniki, które wpływają na ich rozwój i trudność w leczeniu.
Głębokie spojrzenie na brodawkę wirusową jej wygląd
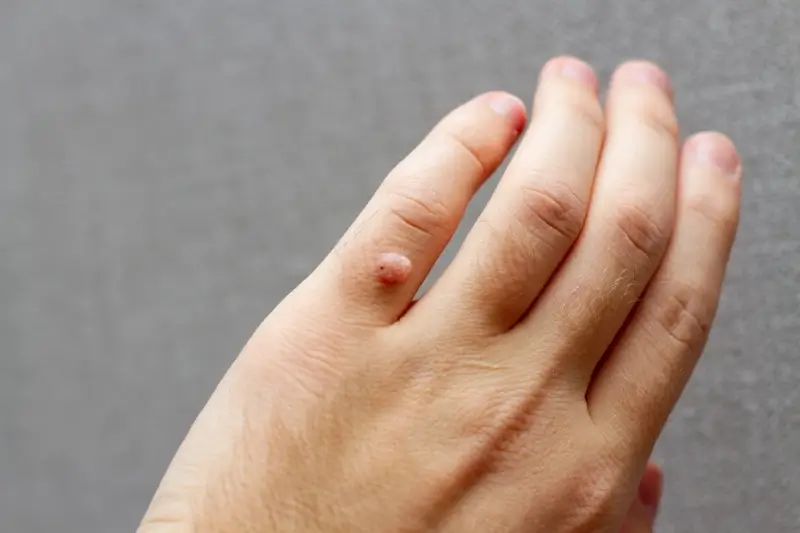
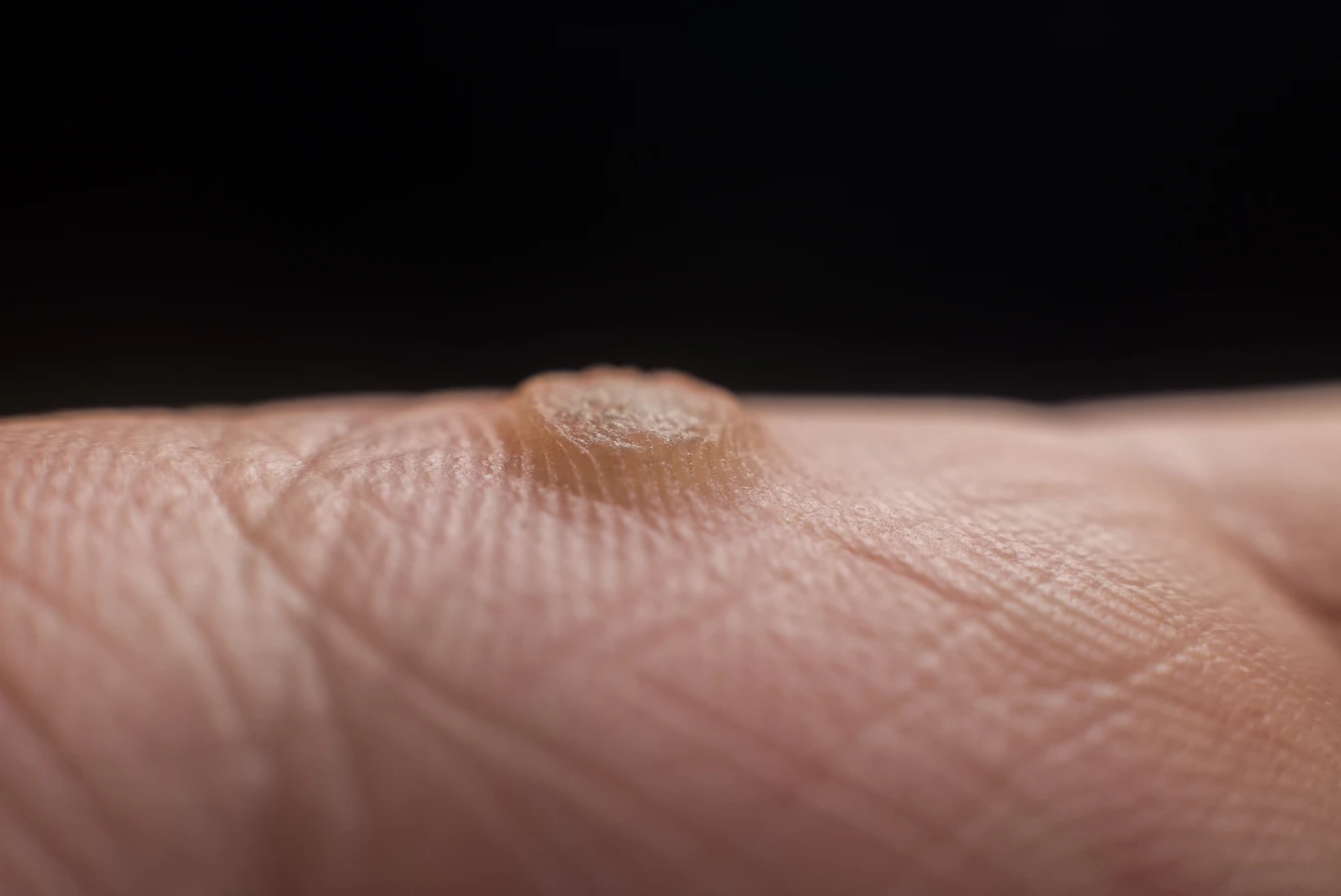
Brodawki wirusowe, czyli kurzajki, charakteryzują się zróżnicowanym wyglądem, zależnym od lokalizacji na ciele oraz typu wirusa HPV, który je wywołał. Najczęściej spotykane są brodawki zwykłe, które pojawiają się głównie na dłoniach i palcach. Mają one zazwyczaj nieregularny, grudkowaty kształt i mogą być pokryte szorstką, rogową warstwą. Ich kolor waha się od cielistego po szarawy lub brązowawy. Często można zaobserwować charakterystyczne, czarne punkciki na powierzchni brodawki. Są to drobne, zakrzepłe naczynia krwionośne, które stanowią ważną wskazówkę diagnostyczną.
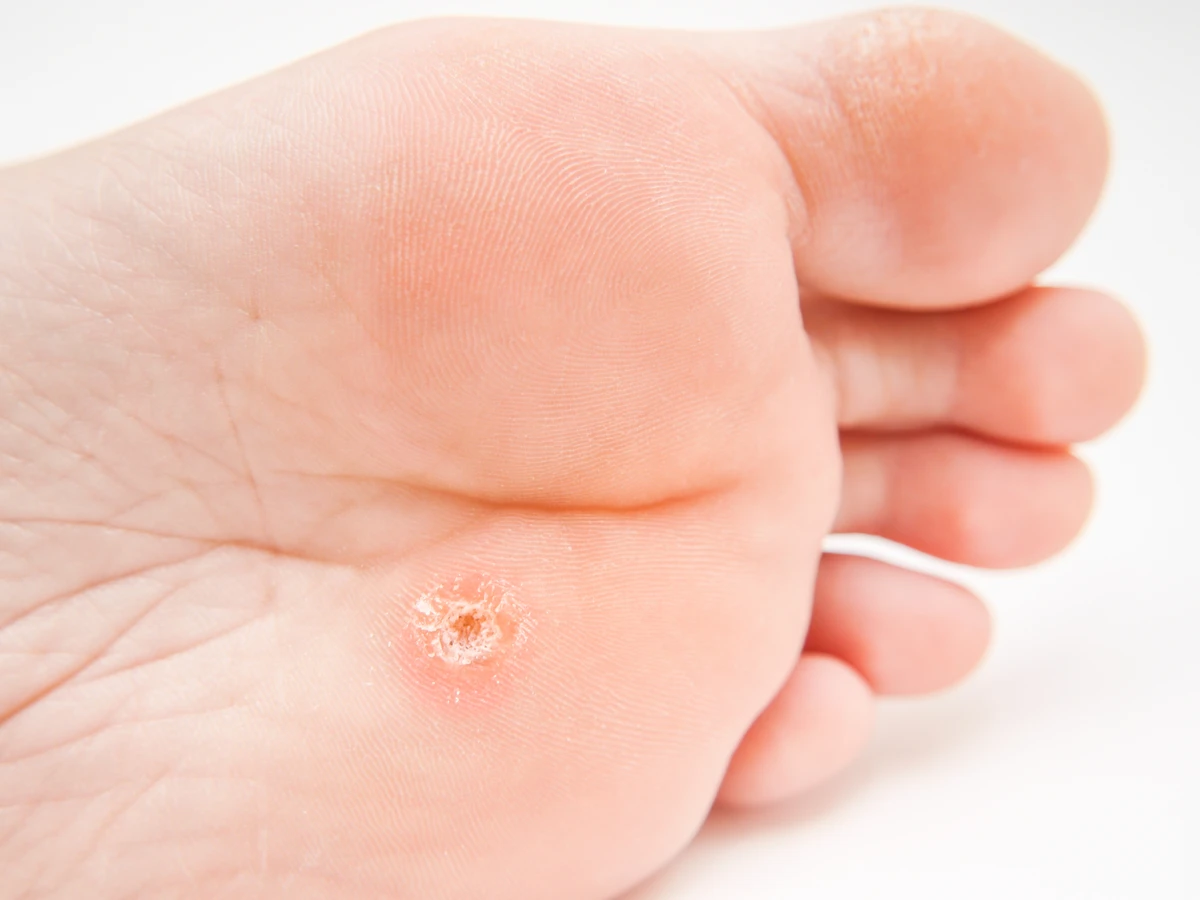
Innym często występującym typem są brodawki stóp, zwane kurzajkami podeszwowymi. Umiejscawiają się one na podeszwach stóp, gdzie nacisk ciała powoduje, że rosną one do wewnątrz, a nie na zewnątrz. Z tego powodu mogą być płaskie, bolesne i pokryte zrogowaciałym naskórkiem, który często utrudnia rozpoznanie. Po zeskrobaniu tej warstwy, można dostrzec podobne czarne punkciki, jak w przypadku brodawek zwykłych, które są dowodem obecności wirusa i jego wpływu na tkankę. Zdarza się, że brodawki podeszwowe tworzą grupy, zwane mozaikowymi, gdzie wiele małych brodawek zlewa się w jedną większą, bolesną zmianę.
Brodawki płaskie, choć rzadziej spotykane, również wymagają uwagi. Zazwyczaj pojawiają się na twarzy, szyi lub dłoniach i przyjmują postać małych, gładkich, lekko wypukłych grudek o żółtawym lub cielistym zabarwieniu. W przeciwieństwie do brodawek zwykłych, nie mają one tak wyraźnej, szorstkiej powierzchni i zazwyczaj nie są tak bolesne. Ich płaski kształt i tendencja do tworzenia się w większych skupiskach może sprawiać, że są one trudniejsze do zauważenia na pierwszy rzut oka, ale również w ich przypadku wirus HPV jest odpowiedzialny za nieprawidłowy wzrost komórek.
Czym jest tajemniczy korzeń kurzajki i jego struktura
Termin „korzeń kurzajki” jest określeniem metaforycznym, które odnosi się do części brodawki wirusowej znajdującej się głębiej w naskórku lub nawet w skórze właściwej. Nie jest to prawdziwy korzeń w sensie botanicznym, ale raczej struktura histologiczna, która utrzymuje brodawkę i odpowiada za jej nawracanie po powierzchownym usunięciu. Kiedy widzimy brodawkę na powierzchni skóry, widzimy jedynie jej nadziemną część. Poniżej znajduje się obszar, gdzie wirus HPV aktywnie namnaża się w komórkach, powodując ich nieprawidłowy wzrost i proliferację.
Ta głębsza część brodawki składa się z zainfekowanych komórek naskórka, które tworzą charakterystyczne wyrostki i brodawki skórne. Wirus brodawczaka ludzkiego wnika do komórek podstawnych naskórka, gdzie rozpoczyna swój cykl replikacyjny. W miarę dojrzewania komórek i ich migracji ku powierzchni, wirus jest transportowany wraz z nimi, prowadząc do powstania widocznej zmiany. „Korzeń” jest więc w istocie rozległą strefą infekcji wirusowej, która może sięgać znacznie głębiej niż tylko do powierzchni skóry.
Trudność w całkowitym usunięciu brodawki wynika właśnie z obecności tej głębokiej, często niewidocznej części. Metody leczenia, które działają tylko na powierzchni, mogą nie być wystarczające do zniszczenia wszystkich zainfekowanych komórek. Dlatego też ważne jest, aby metody terapeutyczne docierały do głębszych warstw skóry, aby skutecznie wyeliminować źródło infekcji. Zrozumienie tej struktury jest kluczowe dla wyboru odpowiedniej strategii leczenia i zapobiegania nawrotom, podkreślając, że walka z kurzajką to nie tylko usuwanie widocznej zmiany, ale eliminacja wirusa z organizmu.
Jakie czynniki wpływają na wygląd brodawki wirusowej
Wygląd brodawki wirusowej jest kształtowany przez szereg czynników, z których kluczowe są typ wirusa brodawczaka ludzkiego (HPV) oraz lokalizacja zmiany na ciele. Różne typy HPV mają tendencję do atakowania określonych obszarów skóry i wywoływania specyficznych morfologicznie zmian. Na przykład, typy HPV odpowiedzialne za kurzajki zwykłe często prowadzą do powstania grudek o szorstkiej, hiperkeratotycznej powierzchni, podczas gdy inne typy mogą powodować bardziej płaskie lub brodawkowate wyrostki. Ta zmienność wirusowa jest jednym z głównych powodów, dla których brodawki mogą wyglądać tak odmiennie.
Drugim istotnym czynnikiem jest lokalizacja brodawki. Skóra na różnych częściach ciała ma odmienną grubość, strukturę i fizjologię, co wpływa na sposób rozwoju i manifestacji infekcji wirusowej. Na przykład, brodawki na podeszwach stóp są często spłaszczone i bolesne z powodu nacisku podczas chodzenia, co powoduje ich wzrost do wewnątrz, w głąb skóry. Z kolei brodawki na twarzy lub rękach mogą być bardziej wypukłe i łatwiej widoczne. Okolice narażone na wilgoć, takie jak dłonie czy stopy, sprzyjają rozwojowi niektórych typów brodawek i mogą wpływać na ich wygląd poprzez zmiany w rogowaceniu.
Stan układu odpornościowego pacjenta odgrywa również niebagatelną rolę w tym, jak brodawka wygląda i jak szybko się rozwija. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji wirusem HIV, mogą być bardziej podatne na zakażenie HPV i rozwój rozleglejszych, trudniejszych do leczenia zmian. W takich przypadkach brodawki mogą mieć nietypowy wygląd, być bardziej agresywne i częściej nawracać. Nawet u osób zdrowych, chwilowe osłabienie odporności może sprzyjać pojawieniu się nowych brodawek lub rozwojowi istniejących, co pokazuje, jak złożone są mechanizmy tej infekcji wirusowej i jak wiele czynników wpływa na jej manifestację skórną.
Jak rozwija się brodawka wirusowa od infekcji do widocznej zmiany
Proces powstawania brodawki wirusowej rozpoczyna się od kontaktu skóry z wirusem brodawczaka ludzkiego (HPV). Wirus ten przenosi się głównie poprzez bezpośredni kontakt z zainfekowaną skórą lub powierzchniami, na których mogą znajdować się jego cząsteczki. Wrota zakażenia stanowią drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia, które ułatwiają wirusowi wniknięcie do głębszych warstw skóry. Po dostaniu się do organizmu, wirus HPV infekuje komórki podstawne naskórka, gdzie rozpoczyna swoją replikację.
Następnie, wirus zaczyna manipulować cyklem życiowym komórek gospodarza, powodując ich niekontrolowany wzrost i proliferację. Zainfekowane komórki mnożą się znacznie szybciej niż zdrowe, co prowadzi do powstania widocznej zmiany skórnej. Ten proces może trwać od kilku tygodni do nawet kilku miesięcy, w zależności od indywidualnej odpowiedzi immunologicznej organizmu i typu wirusa. Początkowo infekcja może być niewidoczna, ale z czasem, gdy liczba zainfekowanych komórek wzrasta, zaczyna tworzyć się wyczuwalne zgrubienie, które stopniowo przekształca się w charakterystyczną brodawkę.
Widoczna część brodawki, którą potocznie nazywamy kurzajką, jest wynikiem nadmiernego rogowacenia i tworzenia się nieprawidłowych wyrostków skórnych. Wirus HPV stymuluje produkcję keratyny, białka budującego naskórek, co prowadzi do powstania szorstkiej, zgrubiałej powierzchni. Czynnikami, które mogą przyspieszyć rozwój brodawki, są między innymi uszkodzenia skóry, wilgotne środowisko oraz osłabienie układu odpornościowego. Zrozumienie tego cyklu rozwojowego jest kluczowe dla skutecznego zapobiegania i leczenia, ponieważ pozwala na identyfikację momentu, w którym infekcja jest najbardziej podatna na interwencję.
Jakie są sposoby leczenia brodawki wirusowej i jej głębokiej części
Leczenie brodawek wirusowych, potocznie zwanych kurzajkami, wymaga podejścia ukierunkowanego nie tylko na widoczną zmianę, ale również na głębszą, zainfekowaną część, która często odpowiada za nawroty. Istnieje wiele metod terapeutycznych, które można zastosować, a wybór odpowiedniej zależy od wielkości, lokalizacji i liczby brodawek, a także od stanu zdrowia pacjenta. Do najczęściej stosowanych metod należą metody fizykalne, chemiczne oraz immunologiczne, które mają na celu zniszczenie zainfekowanych komórek i stymulację układu odpornościowego do walki z wirusem.
Metody fizykalne obejmują krioterapię, czyli zamrażanie brodawki ciekłym azotem, co powoduje zniszczenie zainfekowanej tkanki. Innym popularnym zabiegiem jest elektrokoagulacja, polegająca na wypalaniu brodawki prądem elektrycznym. Laseroterapia, wykorzystująca wiązkę lasera do usuwania zmiany, jest również często stosowana, zwłaszcza w przypadku brodawek opornych na inne metody. Te metody działają na zasadzie zniszczenia tkanki brodawki, w tym jej głębszych warstw, co ma na celu zapobieganie nawrotom.
Metody chemiczne polegają na aplikacji preparatów zawierających substancje keratolityczne, takie jak kwas salicylowy lub kwas mlekowy, które stopniowo złuszczają naskórek i niszczą zainfekowane komórki. Dostępne są również silniejsze środki chemiczne, przepisywane przez lekarza, które mogą być stosowane w trudniejszych przypadkach. Immunoterapia jest kolejną opcją, która ma na celu pobudzenie układu odpornościowego do rozpoznania i zwalczania wirusa HPV. Może obejmować stosowanie preparatów stymulujących miejscową odpowiedź immunologiczną lub, w rzadkich przypadkach, szczepienia.
W przypadku nawracających lub rozległych brodawek, kluczowe jest skonsultowanie się z lekarzem dermatologiem, który dobierze najodpowiedniejszą metodę leczenia. Często konieczne jest połączenie kilku metod, aby zapewnić skuteczne usunięcie brodawki i zminimalizować ryzyko nawrotów. Ważne jest również przestrzeganie zaleceń lekarza dotyczących pielęgnacji leczonej skóry i unikanie ponownego zakażenia. Pamiętajmy, że leczenie brodawki wirusowej to proces, który wymaga cierpliwości i konsekwencji.
Jak zapobiegać powstawaniu nowych brodawek wirusowych
Zapobieganie powstawaniu nowych brodawek wirusowych, czyli kurzajek, opiera się na kilku kluczowych zasadach, które mają na celu zminimalizowanie ryzyka kontaktu z wirusem HPV i jego rozprzestrzeniania. Podstawą jest dbanie o higienę osobistą, szczególnie w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Obejmuje to unikanie chodzenia boso po podłogach w basenach, saunach, siłowniach czy hotelowych łazienkach. W takich miejscach zaleca się noszenie obuwia ochronnego, które stanowi barierę dla wirusów.
Kolejnym ważnym aspektem jest unikanie bezpośredniego kontaktu z istniejącymi brodawkami, zarówno własnymi, jak i u innych osób. Nie należy dotykać brodawek, a po ewentualnym kontakcie należy dokładnie umyć ręce. W przypadku posiadania brodawki, należy unikać jej drapania czy skubania, ponieważ może to prowadzić do rozprzestrzenienia wirusa na inne części ciała lub do zakażenia innych osób. Ważne jest również, aby nie dzielić się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku, które mogłyby być skażone wirusem.
Utrzymanie silnego układu odpornościowego jest kluczowe w walce z wirusem HPV. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz odpowiednia ilość snu wspierają naturalną odporność organizmu, czyniąc go bardziej odpornym na infekcje. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty zdrowia. Ponadto, istnieją szczepienia przeciwko niektórym typom wirusa HPV, które mogą znacząco zmniejszyć ryzyko zakażenia, zwłaszcza w przypadku typów wirusa odpowiedzialnych za brodawki narządów płciowych, ale także pewne typy związane z brodawkami skórnymi.
W przypadku osób, które często mają kontakt z wodą i wilgocią, jak pracownicy basenów czy osoby uprawiające sporty wodne, szczególnie ważne jest dokładne osuszanie skóry, zwłaszcza dłoni i stóp. Wilgotna skóra jest bardziej podatna na mikrourazy, które stanowią bramę dla infekcji wirusowych. Stosowanie miejscowych preparatów ochronnych może również stanowić dodatkową barierę. Pamiętajmy, że profilaktyka jest najskuteczniejszą metodą walki z brodawkami wirusowymi, a świadomość ryzyka i podejmowanie odpowiednich kroków może uchronić nas przed nieprzyjemnymi zmianami skórnymi.
„`