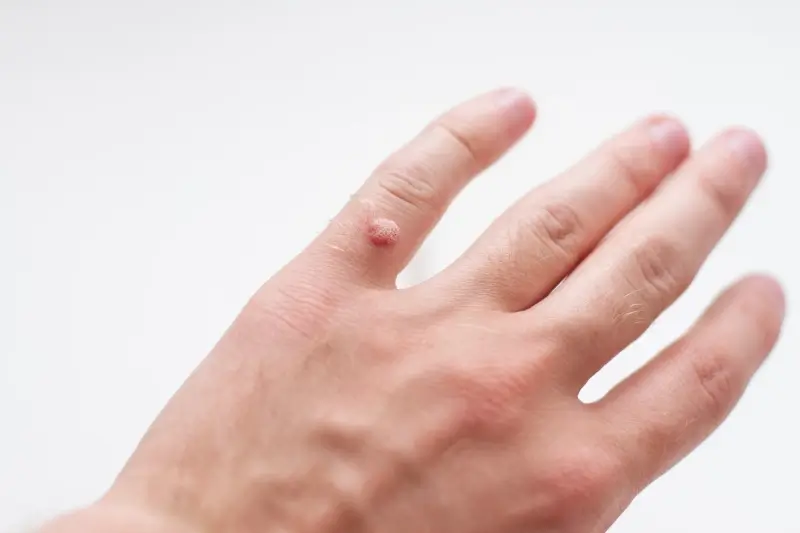
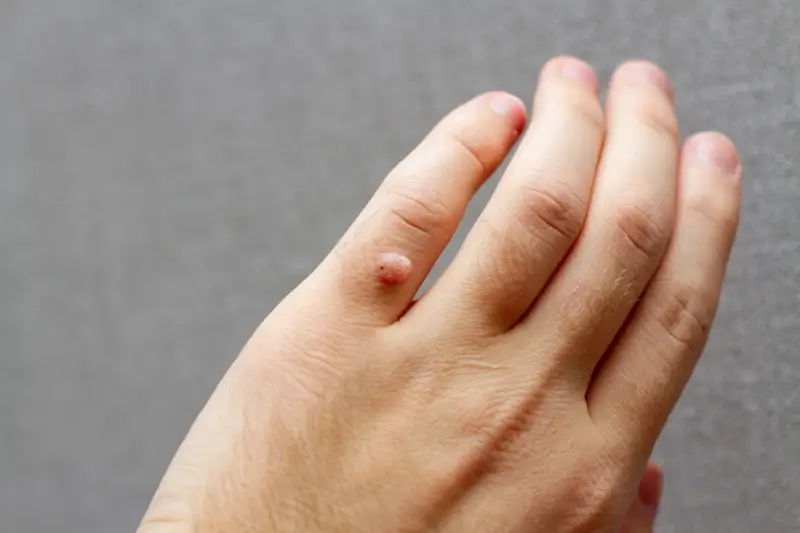
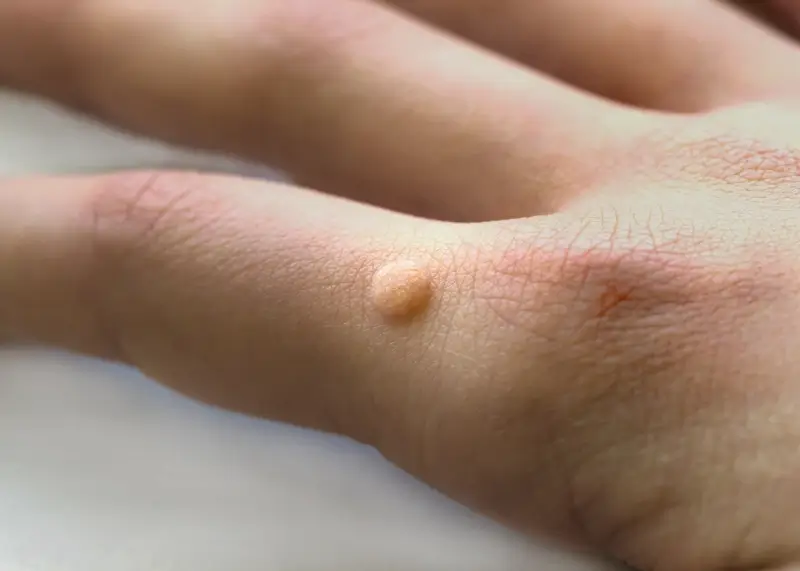
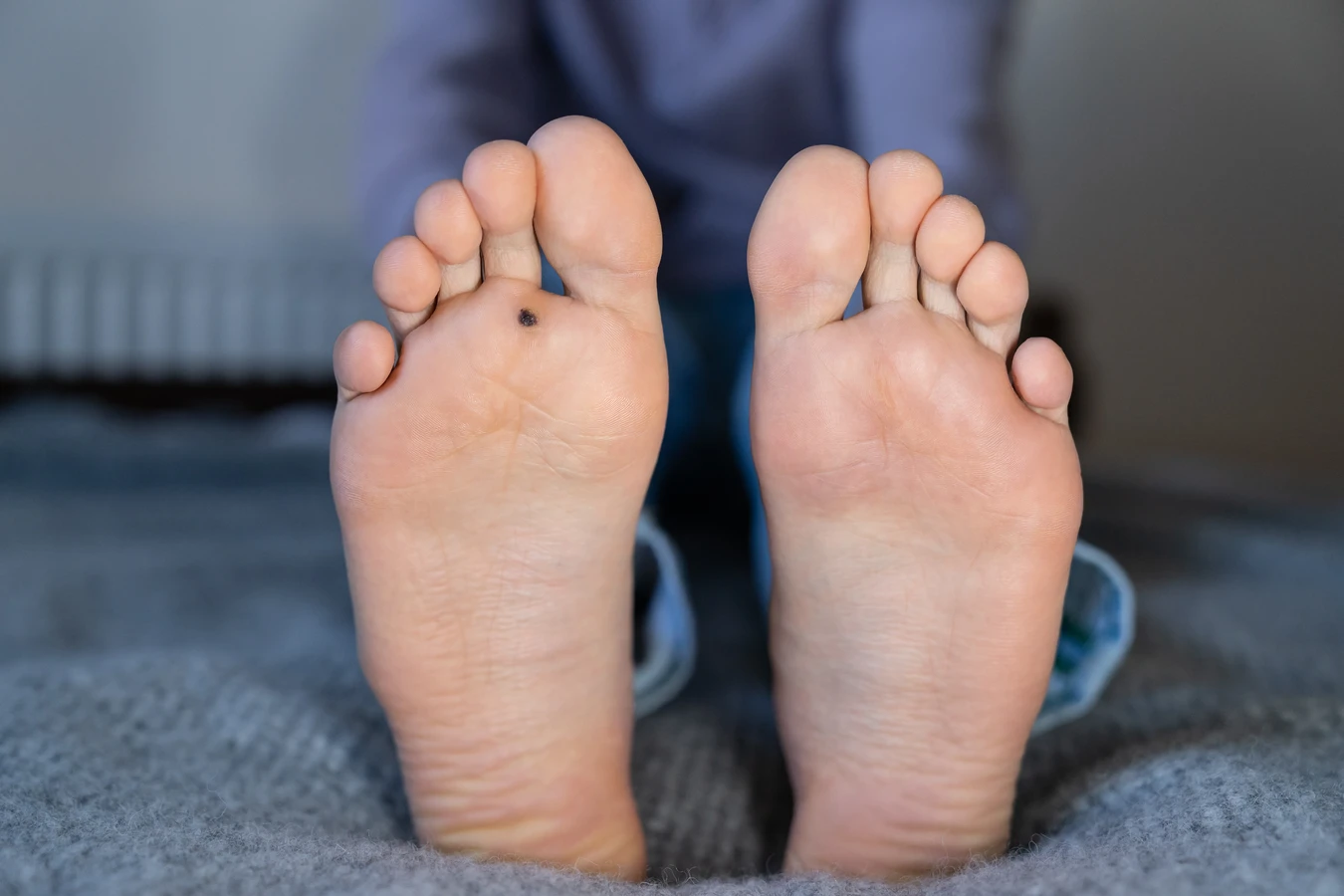
Kurzajki, powszechnie znane jako brodawki, to nieestetyczne i czasami bolesne zmiany skórne, które mogą pojawić się w różnych miejscach na ciele, najczęściej jednak dotykają dłoni, stóp oraz okolic twarzy. Ich pojawienie się jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Warto podkreślić, że istnieje ponad sto typów wirusa HPV, a ich różne odmiany odpowiadają za powstawanie odmiennych rodzajów kurzajek. Nie wszystkie typy wirusa HPV są jednak groźne; wiele z nich atakuje wyłącznie skórę, nie niosąc ryzyka rozwoju poważniejszych schorzeń, takich jak nowotwory. Kluczowe jest zrozumienie, że wirus ten jest bardzo powszechny i łatwo przenosi się w bliskim kontakcie międzyludzkim, a także poprzez pośredni kontakt z zakażonymi powierzchniami.
Głównym winowajcą powstawania kurzajek jest wspomniany wirus HPV. Wirus ten wnika do komórek naskórka, powodując ich niekontrolowany rozrost, co manifestuje się jako charakterystyczne grudki na skórze. Okres inkubacji wirusa może być zróżnicowany, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznych zmian może minąć sporo czasu. Co ciekawe, nie każda osoba, która miała kontakt z wirusem, rozwinie kurzajki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub będące w podeszłym wieku, są bardziej podatne na rozwój brodawek.
Czynniki sprzyjające zakażeniu wirusem HPV i rozwojowi kurzajek obejmują również uszkodzenia skóry. Nawet niewielkie ranki, otarcia czy skaleczenia mogą stanowić dla wirusa bramę wejścia do organizmu. Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa, dlatego miejscami szczególnie narażonymi na infekcje są baseny, sauny, szatnie czy siłownie. W tych miejscach wirus może przetrwać na mokrych powierzchniach, takich jak podłoga czy ręczniki, czekając na kolejnego „gospodarza”. Warto też pamiętać, że drapanie lub wycinanie istniejących kurzajek może prowadzić do rozprzestrzeniania się wirusa na inne części ciała, tworząc nowe ogniska infekcji.
Jak wirus HPV prowadzi do zmian skórnych zwanych kurzajkami
Gdy wirus HPV dostanie się do organizmu, jego głównym celem stają się komórki naskórka, czyli najbardziej zewnętrznej warstwy skóry. Wirus ten posiada zdolność do integracji swojego materiału genetycznego z DNA komórek gospodarza, co prowadzi do zaburzenia ich normalnego cyklu życia i podziału. W rezultacie komórki zaczynają mnożyć się w sposób niekontrolowany i znacznie szybszy niż zwykle. Ten przyspieszony wzrost komórkowy jest właśnie tym, co obserwujemy jako widoczną kurzajkę – grudkę o nierównej powierzchni, która może mieć różny kolor i wielkość w zależności od miejsca występowania i typu wirusa.
Mechanizm działania wirusa HPV polega na modyfikacji procesów regulujących wzrost i różnicowanie komórek. Wirusy te zakłócają naturalną sygnalizację komórkową, która normalnie zapewnia, że komórki dzielą się tylko wtedy, gdy jest to potrzebne, i obumierają, gdy są stare lub uszkodzone. HPV „oszukuje” komórki, sprawiając, że produkują one więcej wirusa i dzielą się bez ograniczeń. W przypadku kurzajek zwykłych, które najczęściej pojawiają się na dłoniach i palcach, obserwujemy hiperplazję – nadmierne namnażanie się warstw naskórka. W niektórych typach brodawek, szczególnie tych na stopach (brodawki podeszwowe), wirus może powodować również zwiększone rogowacenie, co prowadzi do tworzenia się bolesnych zgrubień.
Ważnym aspektem jest fakt, że układ odpornościowy człowieka nie zawsze reaguje od razu na obecność wirusa HPV. Czasami wirus może pozostawać w stanie uśpienia przez długi czas, nie wywołując żadnych objawów. Aktywacja wirusa i pojawienie się kurzajek może być spowodowana różnymi czynnikami, takimi jak stres, przemęczenie, niedobory witamin, czy wspomniane wcześniej uszkodzenia skóry. W momencie, gdy układ odpornościowy jest osłabiony, wirus ma większe szanse na przejęcie kontroli nad komórkami i wywołanie zmian. Dlatego też, zapobieganie uszkodzeniom skóry i dbanie o ogólną kondycję organizmu są kluczowe w profilaktyce przeciwko kurzajkom.
Czynniki ryzyka zwiększające prawdopodobieństwo zarażenia się kurzajkami
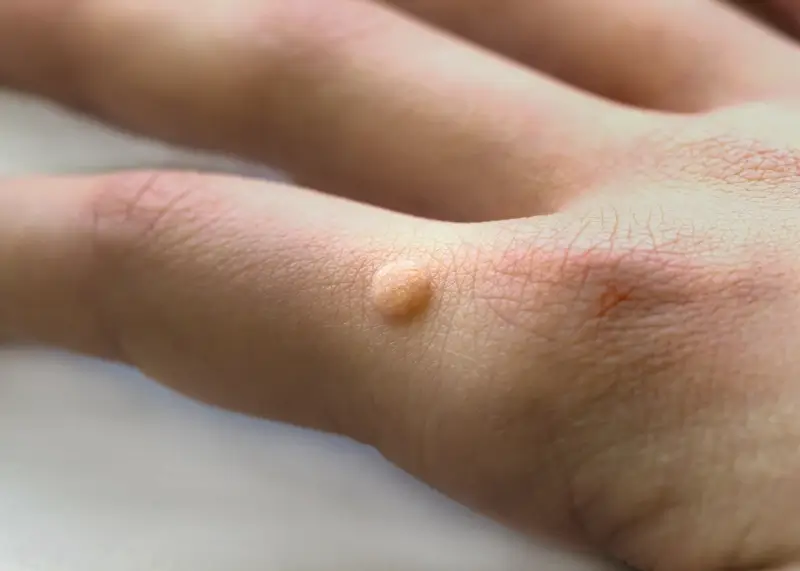
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka mogą stanowić furtkę dla wirusa. Dlatego miejsca takie jak dłonie, które są narażone na liczne urazy w codziennym życiu, są często pierwszym miejscem, gdzie pojawiają się kurzajki. Podobnie jest ze stopami, zwłaszcza jeśli nosimy niewygodne obuwie, które powoduje otarcia lub pękanie skóry. Wilgotne środowisko również sprzyja wirusowi. Miejsca takie jak baseny, sauny, publiczne prysznice czy siłownie to idealne siedliska dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem.
Warto również zwrócić uwagę na bezpośredni kontakt z osobą zakażoną. Wirus HPV przenosi się bardzo łatwo poprzez dotyk, zwłaszcza jeśli na skórze znajdują się drobne uszkodzenia. Dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku może również prowadzić do transmisji wirusa. Dzieci, ze względu na swoją ciekawość świata i często nieprzestrzeganie zasad higieny, są szczególnie narażone na zarażenie. Dodatkowo, nawyk obgryzania paznokci lub skórek wokół nich może prowadzić do przeniesienia wirusa z innych części ciała na okolice dłoni i paznokci, a także do zakażenia błon śluzowych jamy ustnej.
Jak dbać o skórę, aby zmniejszyć ryzyko powstawania kurzajek
Podstawą profilaktyki przeciwko kurzajkom jest utrzymanie skóry w dobrej kondycji i minimalizowanie jej uszkodzeń. Należy unikać długotrwałego kontaktu skóry z wodą, ponieważ nadmierna wilgoć może osłabiać jej naturalną barierę ochronną i ułatwiać wnikanie wirusów. Po kąpieli, pływaniu czy intensywnym wysiłku fizycznym, podczas którego skóra jest narażona na pot, należy ją dokładnie osuszyć, zwracając szczególną uwagę na przestrzenie między palcami. Stosowanie emolientów i kremów nawilżających może pomóc w utrzymaniu skóry elastycznej i zapobieganiu jej pękaniu, co zmniejsza ryzyko powstania mikrourazów, przez które wirus może się przedostać.
Kolejnym kluczowym elementem profilaktyki jest unikanie kontaktu z potencjalnymi źródłami zakażenia. W miejscach publicznych, takich jak baseny, sauny, siłownie czy publiczne prysznice, zawsze należy nosić odpowiednie obuwie ochronne. Chodzenie w klapkach lub specjalnych butach kąpielowych skutecznie chroni stopy przed bezpośrednim kontaktem z wirusem obecnym na podłodze. Należy również unikać dzielenia się ręcznikami, ubraniami czy innymi przedmiotami osobistego użytku, które mogłyby być zanieczyszczone wirusem. Dbanie o higienę osobistą, regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi, jest również niezwykle ważne.
Wzmocnienie układu odpornościowego to kolejny filar profilaktyki. Zdrowa, zbilansowana dieta bogata w warzywa, owoce, pełnoziarniste produkty zbożowe, chude białko i zdrowe tłuszcze dostarcza organizmowi niezbędnych witamin i minerałów, które wspierają jego funkcje obronne. Szczególnie ważne są witaminy C i A, cynk oraz selen. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu również przyczyniają się do wzmocnienia odporności. W przypadku osób szczególnie narażonych, na przykład pracujących w zawodach wymagających częstego kontaktu z wodą, lub osób z nawracającymi kurzajkami, warto rozważyć suplementację niektórych składników mineralnych lub witamin po konsultacji z lekarzem.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące cechy, należy niezwłocznie udać się do lekarza. Dotyczy to zwłaszcza zmian pojawiających się na twarzy, w okolicy narządów płciowych lub na stopach, gdzie ból może znacząco utrudniać codzienne funkcjonowanie. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę i wykluczyć inne, potencjalnie groźniejsze schorzenia skórne, takie jak znamiona czy nowotwory.
W przypadku, gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach regularnego stosowania, lub gdy kurzajki nawracają pomimo podjętych prób ich usunięcia, również warto zasięgnąć porady specjalisty. Czasami wirus HPV może być oporny na standardowe terapie, a lekarz dermatolog dysponuje szerszym wachlarzem metod leczenia. Mogą to być zabiegi kriokonserwacji (wymrażania kurzajek), elektrokoagulacji (usuwania prądem), laseroterapii, a także silniejsze preparaty farmakologiczne na receptę. Lekarz może również zlecić dodatkowe badania, jeśli podejrzewa, że przyczyną nawrotów może być obniżona odporność.
Szczególną ostrożność należy zachować w przypadku dzieci oraz osób z osłabionym układem odpornościowym. U dzieci skóra jest delikatniejsza, a próby samodzielnego usuwania kurzajek mogą prowadzić do blizn lub powikłań. Osoby z obniżoną odpornością, jak wspomniano wcześniej, są bardziej podatne na rozwój nietypowych lub rozległych zmian, które mogą wymagać specjalistycznego podejścia. Lekarz oceni stopień zaawansowania infekcji, typ wirusa, ogólny stan zdrowia pacjenta i zaproponuje najbezpieczniejszą i najskuteczniejszą metodę leczenia. Pamiętajmy, że wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i przyspieszyć powrót do zdrowia.
Różne rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wszystkie wywołane są przez wirusy HPV, mogą przybierać różne formy i lokalizować się w różnych częściach ciała, co przekłada się na ich nazewnictwo i specyficzne cechy. Najczęściej spotykane są kurzajki zwykłe (verruca vulgaris), które zazwyczaj pojawiają się na dłoniach, palcach i łokciach. Mają one charakterystyczny, szorstki, grudkowaty wygląd, często z widocznymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach, a ich wielkość waha się od kilku milimetrów do ponad centymetra średnicy.
Innym powszechnym typem są kurzajki podeszwowe (verruca plantaris), które występują na podeszwach stóp. Często są one spłaszczone przez nacisk podczas chodzenia i mogą być pokryte zrogowaciałą skórą, co sprawia, że są bolesne i mogą przypominać odciski. Charakterystyczne dla nich jest to, że mogą uniemożliwiać chodzenie lub sprawiać znaczący dyskomfort. Czasami przyjmują formę mozaikową, czyli zlewających się w większe skupiska.
Kolejne rodzaje to kurzajki płaskie (verruca plana), które zwykle pojawiają się na twarzy, grzbietach dłoni i nogach. Są one mniejsze, mają gładką powierzchnię i są lekko wypukłe, często mają kolor skóry lub są lekko brązowe. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie. Warto też wspomnieć o kurzajkach nitkowatych (verruca filiformis), które mają postać cienkich, nitkowatych narośli, najczęściej pojawiają się na szyi, powiekach i w okolicach nosa. Są one zazwyczaj łagodne, ale wymagają ostrożności przy usuwaniu ze względu na cienką strukturę.
Jakie preparaty i metody leczenia są dostępne na kurzajki
Na rynku dostępna jest szeroka gama preparatów i metod leczenia kurzajek, od środków dostępnych bez recepty po profesjonalne zabiegi medyczne. W aptekach znajdziemy przede wszystkim preparaty na bazie kwasów, takich jak kwas salicylowy czy kwas mlekowy. Działają one keratolitycznie, czyli złuszczają zrogowaciały naskórek, stopniowo usuwając warstwy kurzajki. Preparaty te są dostępne w formie płynów, żeli, plastrów czy maści. Należy stosować je zgodnie z instrukcją, regularnie i cierpliwie, ponieważ leczenie może trwać kilka tygodni.
Krioterapia, czyli wymrażanie kurzajek za pomocą ciekłego azotu, jest jedną z najpopularniejszych metod stosowanych przez lekarzy dermatologów, ale dostępne są także domowe zestawy do krioterapii. Niska temperatura niszczy komórki wirusa, powodując obumarcie kurzajki, która następnie odpada. Zabieg ten jest zazwyczaj skuteczny, choć może wymagać kilku powtórzeń. Inne metody stosowane w gabinecie lekarskim to elektrokoagulacja, która polega na usuwaniu kurzajki za pomocą prądu elektrycznego, oraz laseroterapia, gdzie wiązka lasera niszczy tkankę kurzajki. Te metody są zazwyczaj szybsze, ale też bardziej inwazyjne i mogą wiązać się z ryzykiem powstania blizn.
Istnieją również naturalne metody leczenia, choć ich skuteczność nie zawsze jest potwierdzona naukowo. Niektórzy polegają na przykład na stosowaniu czosnku, soku z cytryny, octu jabłkowego lub olejków eterycznych. Należy jednak pamiętać, że te metody mogą podrażniać zdrową skórę wokół kurzajki i nie zawsze są skuteczne w przypadku opornych zmian. W przypadku jakichkolwiek wątpliwości lub braku poprawy, zawsze warto skonsultować się z lekarzem, który dobierze najodpowiedniejszą metodę leczenia dla konkretnego przypadku.
Czy kurzajki są zaraźliwe i jak można się zarazić
Tak, kurzajki są zaraźliwe. Ich przyczyną są wirusy brodawczaka ludzkiego (HPV), które łatwo przenoszą się z osoby na osobę. Zarażenie może nastąpić na kilka sposobów, przede wszystkim poprzez bezpośredni kontakt fizyczny z osobą zarażoną, zwłaszcza jeśli na skórze tej osoby znajdują się widoczne kurzajki. Wirus może również przenosić się poprzez pośredni kontakt, czyli dotykając przedmiotów lub powierzchni, które miały kontakt z wirusem. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne ręczniki, dywaniki czy przybory higieniczne, stanowią potencjalne źródło zakażenia.
Szczególnie podatne na zarażenie są miejsca, gdzie skóra jest uszkodzona lub zmiękczona. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka mogą ułatwić wirusowi HPV wniknięcie do organizmu. Wilgotne i ciepłe środowisko sprzyja przetrwaniu wirusa na powierzchniach, dlatego miejsca takie jak wspomniane wyżej obiekty użyteczności publicznej są obszarami podwyższonego ryzyka. Warto również pamiętać, że osoby z obniżoną odpornością są bardziej narażone na zarażenie i rozwój infekcji.
Co istotne, nie każda ekspozycja na wirusa HPV kończy się rozwojem kurzajek. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Jednakże, jeśli odporność jest osłabiona, lub jeśli dochodzi do wielokrotnego kontaktu z wirusem, ryzyko zarażenia i pojawienia się kurzajek wzrasta. Drapanie, gryzienie lub wycinanie istniejących kurzajek może również prowadzić do rozprzestrzeniania się wirusa na inne części ciała, a także do zakażenia innych osób. Dlatego ważne jest, aby unikać takich praktyk i w przypadku pojawienia się kurzajek, zastosować odpowiednie leczenie.
Co oznaczają kurzajki na różnych częściach ciała człowieka
Lokalizacja kurzajek może mieć pewne znaczenie i dawać wskazówki dotyczące sposobu zarażenia oraz potencjalnych problemów. Kurzajki na dłoniach i palcach są najczęściej wynikiem bezpośredniego kontaktu z wirusem lub dotykania zakażonych powierzchni. Wirus HPV często dostaje się do skóry przez drobne ranki czy zadrapania, które są powszechne na dłoniach. Niekiedy mogą być one bolesne, szczególnie jeśli lokalizują się na stawach lub pod paznokciami, co może utrudniać codzienne czynności.
Kurzajki na stopach, zwane brodawkami podeszwowymi, są zazwyczaj związane z chodzeniem boso w wilgotnych, publicznych miejscach, takich jak baseny, sauny czy szatnie. Nacisk podczas chodzenia sprawia, że są one spłaszczone i często pokryte grubą warstwą zrogowaciałego naskórka, co czyni je bolesnymi. Mogą one utrudniać chodzenie i powodować dyskomfort. Warto też wiedzieć, że kurzajki podeszwowe mogą mieć skłonność do rozprzestrzeniania się, tworząc tak zwane brodawki mozaikowe.
Kurzajki na twarzy, zwłaszcza te płaskie, mogą być wynikiem kontaktu z wirusem przez dotyk, na przykład po dotknięciu zakażonych dłoni. Mogą być trudne do ukrycia i stanowić problem estetyczny. Szczególnie niebezpieczne mogą być kurzajki w okolicy oczu lub na powiekach, które wymagają ostrożnego leczenia przez lekarza, aby nie uszkodzić wzroku. Warto również wspomnieć o kurzajkach okolic intymnych, które są wywoływane przez inne typy wirusa HPV i wymagają specjalistycznej diagnostyki oraz leczenia, ponieważ niektóre z nich mogą mieć potencjał onkogenny.
„`